2 Diagnostik und Monitoring
2.1 Diagnostischer Algorithmus
|
Empfehlung |
Empfehlungsgrad |
|---|---|
|
2-1 | neu 2022 Die Diagnostik der unipolaren Depression soll gemäß Algorithmus (Abbildung 2) erfolgen. |
|
|
|
Zum vollständigen diagnostischen Prozess unipolarer Depressionen zählen die Erfassung der Symptomatik und des zeitlichen Verlaufs, der differenzialdiagnostische Ausschluss anderer Störungen, die Erfassung von Komorbidität und das Erfragen von Suizidalität. Neben der ICD-basierten Diagnostik ist aber auch die am bio-psycho-sozialen Modell orientierte Diagnostik nach Kriterien der ICF (International Classification of Functioning, Disability and Health) mit psychosozialer Anamnese sowie der Erfassung von Einschränkungen der Lebensqualität, der Funktionsfähigkeit und der Teilhabe integraler Bestandteil des diagnostischen Prozesses. Dies wird aus Erfahrung der Leitliniengruppe in der Versorgungspraxis noch nicht ausreichend umgesetzt.
Das empfohlene strukturierte diagnotische Vorgehen zielt auf die Vermeidung sowohl von Über- als auch von Unterdiagnostik sowie in der Folge auf die Vermeidung von Fehl-, Unter- oder Übertherapie. Zudem bildet die vollständige Erfassung der genannten Parameter die Grundlage für die Einschätzung des Behandlungserfolgs.
Empfehlung und Algorithmus fassen die Inhalte der einzelnen Empfehlungen des Diagnostik-Kapitels zusammen. Zu Evidenzbasis, Evidenzbeschreibung und begründenden Erwägungen siehe jeweilige Empfehlungen.
2.2 Erkennen depressiver Störungen
|
Empfehlung |
Empfehlungsgrad |
|---|---|
|
2-2 | modifiziert 2022 In der Versorgung von Patient*innen, die einer Risikogruppe angehören (Tabelle 6), sollen bei Kontakten in der Hausarztversorgung und in Allgemeinkrankenhäusern Maßnahmen zur Früherkennung depressiver Störungen angeboten werden. |
|
 Tabelle 6: Wichtige Risikofaktoren für eine depressive Störung
Tabelle 6: Wichtige Risikofaktoren für eine depressive Störung
Tabelle 6: Wichtige Risikofaktoren für eine depressive Störung
|
|
Die Liste umfasst die nach klinischer Einschätzung der Leitliniengruppe für die Erkennung depressiver Störungen in hausärztlichen Praxen und Allgemeinkrankenhäusern relevantesten Risikofaktoren und beruht auf den evidenzbasierten Risikofaktoren in Tabelle 2 und Tabelle 3. |
Die Leitliniengruppe schätzt die identifizierte Evidenz zum Screening auf Depression wegen fehlender Direktheit und Extrapolierbarkeit als ungeeignet ein, um die Frage nach dem Vorteil eines Depressions-Screenings in Risikogruppen zu beantworten. Das Vorliegen einer depressiven Störung ist nach klinischer Einschätzung insbesondere bei Patient*innen wahrscheinlich, die einen oder mehrere der in Tabelle 6 aufgeführten Risikofaktoren aufweisen. Die Leitliniengruppe empfiehlt daher ein risikoadaptiertes Screening dieser Patient*innen, um eine Unterversorgung bei depressiven Störungen zu vermeiden. Dabei fließt in die Beurteilung nicht nur die Anzahl, sondern auch die Ausprägung der einzelnen Faktoren ein. Ein Schadenspotenzial sieht die Leitliniengruppe nicht, so dass sie eine starke Empfehlung ausspricht.
 Evidenzbasis
Evidenzbasis
Die Empfehlung beruht auf epidemiologischen Daten und Evidenz zu Risikofaktoren für depressive Störungen (vgl. Kapitel 1 Grundlagen) sowie auf einer in der themenübergreifenden systematischen Recherche identifizierten Übersichtsarbeit. Die dort identifizierte Evidenz bezog sich jedoch ausschließlich auf ein Screening der Gesamtbevölkerung, nicht auf das in der Empfehlung adressierte risikoadaptierte ("targeted") Screening.
 Evidenzbeschreibung
Evidenzbeschreibung
Eine hinsichtlich ihrer Übertragbarkeit auf den deutschen Kontext kritisch zu sehende systematische Übersichtsarbeit zum Nutzen eines systematischen, im Rahmen der hausärztlichen Versorgung erbrachten Screenings auf Depression erbrachte keine Vorteile bezüglich patientenrelevanter Endpunkte 31926.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Die Leitliniengruppe nimmt eine Unterversorgung oder zu späte Versorgung von Patient*innen mit depressiven Störungen wahr, da die Symptome teils unspezifisch sind und von den Patient*innen nicht als Zeichen einer Erkrankung wahrgenommen oder aber bewusst nicht angesprochen werden. Hausärzte und Hausärztinnen kennen die gesundheitlichen und psychosozialen Lebensumstände meist gut und können somit einschätzen, ob Risikofaktoren für das Vorliegen einer depressiven Störung bestehen. Dabei sind die einzelnen Risikofaktoren wenig spezifisch; erst ihre Summe und Ausprägung erhöhen die prädiktiven Werte.
Ein allgemeines Depressionsscreening hält die Leitliniengruppe für nicht zielführend. Durch eine systematische Früherkennung nicht vorselektierter Patient*innen würden in unverhältnismäßiger Anzahl auch Menschen mit leichten und/oder zeitlich sehr limitierten depressiven Beschwerden auffällig werden. Bei ihnen müssten in der Folge die umfangreichen Maßnahmen zur Diagnostik angewendet werden, ohne dass therapeutisch interventiert werden müsste. Daher wäre ein allgemeines Depressionsscreening mit einem hohen Schadenpotenzial für viele der Patient*innen verbunden (Überdiagnostik, ggf. auch Übertherapie) und auch gesundheitsökonomisch nicht vertretbar.
|
Empfehlung |
Empfehlungsgrad |
|---|---|
|
2-3 | modifiziert 2022 Wenn Beschwerden oder Merkmale vorliegen, die auf eine depressive Störung hinweisen (Tabelle 7), soll das Vorliegen einer depressiven Störung bzw. das Vorhandensein weiterer Symptome einer depressiven Störung aktiv exploriert werden. |
|
 Tabelle 7: Beschwerden und Merkmale, die auf eine depressive Störung hinweisen
Tabelle 7: Beschwerden und Merkmale, die auf eine depressive Störung hinweisen
Tabelle 7: Beschwerden und Merkmale, die auf eine depressive Störung hinweisen
|
Patientenberichtete Beschwerden |
|---|
|
|
Merkmale des äußeren Erscheinungsbildes und des interaktionellen Verhaltens |
|
Erfahrungsgemäß berichten Patient*innen selten spontan über typische depressive Kernsymptome, sondern geben eher unspezifische Beschwerden an, wie Schlafstörungen mit morgendlichem Früherwachen, Appetitminderung, allgemeine Kraftlosigkeit, anhaltende Schmerzen und/oder körperliche Beschwerden. Darum empfiehlt die Leitliniengruppe konsensbasiert, bei Vorliegen von unspezifischen Merkmalen weitere typische Symptome depressiver Störungen aktiv abzufragen, um bei erhärtetem Verdacht auf Depression eine entsprechende Diagnostik und ggf. Therapieplanung einleiten zu können. Die Leitliniengruppe sieht kein Schadenspotenzial, wenn die Exploration in wertschätzender, nicht dramatisierender Form erfolgt. Vor diesem Hintergrund begründet das Fürsorgeprinzip einen starken Empfehlungsgrad. Bei auffälligen Ergebnissen schließt sich die formale Diagnosestellung nach ICD an (vgl. Kapitel 2.3 Diagnosestellung).
 Evidenzbasis
Evidenzbasis
Die konsensbasierte Empfehlung beruht auf klinischer Erfahrung und den bekannten Beschwerden und Merkmalen für depressive Störungen.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Die Leitliniengruppe konstatiert, dass Ärzte sich oftmals nicht trauen, depressive Symptome anzusprechen, weil dies nach wie vor für viele Patient*innen negativ konnotiert ist und als stigmatisierend empfunden wird. Insbesondere werden negative Konsequenzen seitens der Krankenversicherung und des Arbeitgebers befürchtet.
 Weiterführende Informationen: Einfache Instrumente für die Verdachtsdiagnostik
Weiterführende Informationen: Einfache Instrumente für die Verdachtsdiagnostik
Für Menschen mit Risikofaktoren (Tabelle 6), Beschwerden und/oder Merkmalen (Tabelle 7) bietet sich die Identifizierung einer unipolaren Depression durch gezieltes Fragen mithilfe spezifischer Testverfahren an. Eine Möglichkeit der schnellen Erfassung stellt aus Sicht der Leitliniengruppe der Zwei-Fragen-Test (PHQ-2; "Whooley Questions") dar:
- Fühlten Sie sich im letzten Monat häufig niedergeschlagen, traurig bedrückt oder hoffnungslos?
- Hatten Sie im letzten Monat deutlich weniger Lust und Freude an Dingen, die Sie sonst gerne tun?
Werden beide Fragen mit "Ja" beantwortet, identifiziert der Test das Vorliegen depressiver Störungen mit einer Sensitivität von 96% und einer Spezifität von 57% 5862. Der Test weist somit eine gute Validität auf und ist gleichzeitig niedrigschwellig und zeitökonomisch, liegt auf Deutsch vor, ist kostenfrei, mündlich und ohne komplizierte Auswertung durchführbar und die Nutzungsrechte sind nicht eingeschränkt.
Weitere kurze Instrumente sind beispielsweise der Gesundheitsfragebogen für Patient*innen (Kurzform PHQ-D), der WHO-5-Fragebogen zum Wohlbefinden oder die Allgemeine Depressionsskala (ADS).
 Patientenmaterialien
Patientenmaterialien
- Patientenblatt "Wie erkenne ich eine Depression?" (siehe Patientenblätter)
2.3 Diagnosestellung
|
Berücksichtigung von ICD-10 und ICD-11 in der NVL Version 3.0 2018 wurde von der WHO die ICD-11 verabschiedet, aus der gegenüber der ICD-10 verschiedene Änderungen für die Diagnostik depressiver Störungen resultieren. In Deutschland wird die ICD-11 nach einer Übergangszeit von mehreren Jahren in Kraft treten. Die Leitliniengruppe hat sich daher entschlossen, soweit möglich beide ICD-Versionen zu berücksichtigen und somit eine Anwendung der NVL Unipolare Depression auch nach amtlicher Einführung der ICD-11 zu ermöglichen. Zum Zeitpunkt der Bearbeitung der Version 3 der NVL lagen jedoch noch keine validierte deutsche Übersetzung der ICD-11 und keine Überleitung zwischen ICD-10-GM und ICD-11 vor, so dass die Darstellung vorläufig ist. |
Die kategoriale Diagnostik per diagnostischem Interview ist der klinische Goldstandard in der Diagnostik depressiver Störungen, so dass die Leitliniengruppe konsensbasiert eine starke Empfehlung ausspricht. Zudem stellen die Kategorisierung nach Schweregrad durch die Erfassung der Haupt- und Zusatzsymptome (Tabelle 8, Abbildung 3, Abbildung 4) sowie die Einteilung nach Verlauf und Dauer (Abbildung 5) die Basis für die Behandlungsempfehlungen dar, da auch der Einschluss in den klinischen Wirksamkeitsstudien nach diesen Charakteristika erfolgte.
 Evidenzbasis
Evidenzbasis
Die konsensbasierte Empfehlung folgt guter klinischer Praxis.
2.3.1 Erfassung von Haupt- und Zusatzsymptomen depressiver Episoden
 Tabelle 8: Haupt- und Zusatzsymptome depressiver Episoden nach ICD mit Beispielfragen
Tabelle 8: Haupt- und Zusatzsymptome depressiver Episoden nach ICD mit Beispielfragen
Tabelle 8: Haupt- und Zusatzsymptome depressiver Episoden nach ICD mit Beispielfragen
|
Symptome |
Charakteristika |
Beispielfragen |
|---|---|---|
|
Hauptsymptome |
||
|
gedrückte, depressive Stimmung |
|
|
|
Interessenverlust, Freudlosigkeit |
|
|
|
Antriebsmangel, erhöhte Ermüdbarkeit1 |
|
|
|
Zusatzsymptome |
||
|
verminderte Konzentration und Aufmerksamkeit |
|
|
|
vermindertes Selbstwertgefühl und Selbstvertrauen3 |
|
|
|
Schuldgefühle |
|
|
|
psychomotorische Agitiertheit oder Hemmung |
|
|
|
Hoffnungslosigkeit3 |
|
|
|
Schlafstörungen |
|
|
|
Appetitstörungen |
|
|
|
Suizidgedanken/Suizidhandlungen |
|
|
|
1 Antriebsmangel zählt in der ICD-11 nicht zu den Haupt-, sondern zu den Zusatzsymptomen. 2 In der ICD-11 sind Selbstwertgefühl/Selbstvertrauen und Schuld/Wertlosigkeitsgefühle als ein Kriterium zusammengefasst. 3 "Hoffnungslosigkeit" ist als eigenständiges Kriterium nicht enthalten in der ICD-10; in der ICD-11 ist es neu als kognitives Zusatzsymptom. |
||
 Psychometrische Tests/Symptomskalen
Psychometrische Tests/Symptomskalen
Eine Ergänzung der kategorialen Diagnostik nach ICD können psychometrische Tests darstellen. Zusätzlich zu dichotomen Symptomabfragen ermöglichen sie, dimensionale Aspekte zu erfassen. Skalenbasierte Schwellenwerten zur Diagnose depressiver Störungen werden vorwiegend im wissenschaftlichen Kontext eingesetzt und spielen im deutschen Versorgungsalltag eine untergeordnete Rolle. Im Rahmen von systematischem Monitoring und Wirkungsüberprüfung hingegen stellen Symptomskalen aus Sicht der Leitliniengruppe ein bewährtes Instrument dar. Ist also ein Monitoring mithilfe von "Depressionsscores" geplant, so bietet sich die Erhebung eines Ausgangswertes im Rahmen der Primärdiagnostik an. Für eine Übersicht zu möglichen Testverfahren siehe Kapitel 2.8 Verlaufsdiagnostik, Monitoring sowie Anhang 1.
 Erfassung des somatischen Syndroms nach ICD
Erfassung des somatischen Syndroms nach ICD
In der ICD-10 kann bei leichten bzw. mittelgradigen depressiven Episoden angegeben werden, ob zusätzlich zu den Haupt- und Zusatzsymptomen ein somatisches Syndrom vorliegt, wenn wenigstens vier der in Tabelle 9 genannten Symptome eindeutig feststellbar sind (F32/33.01, F32/33.11). Für die schwere depressive Episode ist die Subklassifizierung "mit somatischem Syndrom" nicht vorgesehen, weil davon ausgegangen wird, dass diese aufgrund ihrer Schwere die somatischen Symptome mit einschließt. In der ICD-11 wird das somatische Syndrom mit der Zusatzkodierung "mit Melancholie" (6A80.3) kodiert.
Tabelle 9: Somatische Symptome bei depressiven Episoden
|
Die somatische Symptomatik liefert Anhaltspunkte für die klinische Diagnose und differenzielle Therapie. Zum einen entwickeln depressive Patient*innen mit somatischem Syndrom vergleichsweise stärker psychotische Symptome und sind vermehrt suizidgefährdet. Zum anderen neigen Depressionen mit somatischem Syndrom dazu, sich von psychosozialen Faktoren abzukoppeln und zu verselbständigen bzw. sich an chronobiologische Rhythmen anzukoppeln (häufigeres Auftreten im Frühjahr und Herbst). In extremer Ausprägung kann sich dies in einem sehr raschen Wechsel von depressiver Stimmung mit normaler Gestimmtheit zeigen (z. B. in einem 48-Stunden-Rhythmus). Dabei kann dieses Phänomen so stark chronobiologisch determiniert sein, dass es auch unter Isolation von äußeren Zeitgebern fortbestehen kann.
 Erfassung psychotischer Symptome nach ICD
Erfassung psychotischer Symptome nach ICD
In der ICD kann zusätzlich kodiert werden, ob bei depressiven Episoden additiv psychotische Symptome vorliegen. Typische Symptome sind in Tabelle 10 aufgeführt. Während die ICD-10 eine Subklassifikation nur bei schwerer Symptomatik zulässt, können in der ICD-11 psychotische Symptome auch bei mittlerem Schweregrad kodiert werden (Abbildung 3).
 Tabelle 10: Psychotische Symptome bei depressiven Episoden
Tabelle 10: Psychotische Symptome bei depressiven Episoden
Tabelle 10: Psychotische Symptome bei depressiven Episoden
|
Wahnideen
Halluzinationen (meist akustischer Art) depressiver Stupor1 |
|
1In der ICD-11 ist depressiver Stupor nicht mehr als Kriterium für psychotische Symptome aufgeführt. |
Wahn und Halluzinationen stimmen zumeist mit depressiven Themen überein und sind daher stimmungskongruent (synthyme psychotische Phänomene); seltener sind sie stimmungsinkongruent (z. B. in Form von Verfolgungswahn) und zu den depressiven Inhalten unpassend (sog. parathyme psychotische Phänomene).
Zur Behandlung bei psychotischer Symptomatik siehe Kapitel 5.4 Psychotische Depression.
Bei ausgeprägten psychotischen Symptomen kann auch eine Notfalleinweisung sinnvoll sein, beispielsweise bei selbstgefährdendem Verhalten (siehe Kapitel 12.6.3 Notfälle bei psychotischer Depression).
 Diagnostik in speziellen klinischen Situationen
Diagnostik in speziellen klinischen Situationen
In einigen klinischen Situationen ist ein besonderes bzw. die Empfehlungen dieses Kapitels ergänzendes diagnostisches Vorgehen notwendig. Dies betrifft beispielsweise die Diagnostik bei älteren Patient*innen, die kultursensible Diagnostik bei Migrant*innen oder die spezifische Diagnostik zyklusassoziierter Störungen. Empfehlungen dazu werden Gegenstand eigener Kapitel sein, die aber noch nicht in Version 3 enthalten sind.
2.3.2 Bestimmung des Schweregrades depressiver Episoden
 Abbildung 3: Bestimmen des Schweregrades depressiver Episoden nach ICD-10-GM (mod. nach 33131)
Abbildung 3: Bestimmen des Schweregrades depressiver Episoden nach ICD-10-GM (mod. nach 33131)
Abbildung 3: Bestimmen des Schweregrades depressiver Episoden nach ICD-10-GM (mod. nach 33131)
|
Hauptsymptome
|
≥ 2 |
≥ 2 |
3 |
|---|---|---|---|
|
|
+ |
+ |
+ |
|
Zusatzsymptome
|
≥ 1 |
≥ 3 |
≥ 5 |
|
Summe der Symptome |
4–5 |
6–7 |
≥ 8 |
|
Dauer der Symptome ≥ 2 Wochen |
↓ |
↓ |
↓ |
|
Schweregrad nach ICD-10-GM |
leicht |
mittelgradig |
schwer |
|
ohne psychotische Symptome |
F32/33.0 |
F32/33.1 |
F32/33.2 |
|
mit psychotischen Symptomen |
– |
– |
F32/33.3 |
 Abbildung 4: Bestimmen des Schweregrades depressiver Episoden nach ICD-11-Kriterien
Abbildung 4: Bestimmen des Schweregrades depressiver Episoden nach ICD-11-Kriterien
Abbildung 4: Bestimmen des Schweregrades depressiver Episoden nach ICD-11-Kriterien
|
Affektives Cluster
|
≥ 1 |
|||
|---|---|---|---|---|
|
|
+ |
|||
|
Kognitives Cluster
Neurovegetatives Cluster
|
≥ 3 |
|||
|
Symptome ≥ 2 Wochen fast jeden Tag |
≥ 5 |
|||
|
Ausprägung der Symptomatik |
kein Symptom stärker ausgeprägt |
mehrere Symptome stärker ausgeprägt oder große Anzahl an gering ausgeprägten Symptomen |
viele/die meisten Symptome stärker ausgeprägt oder geringere Anzahl von Symptomen intensiv ausgeprägt |
|
|---|---|---|---|---|
|
Funktionsfähigkeit |
in einem oder mehreren Bereichen etwas eingeschränkt |
in mehreren Bereichen erheblich eingeschränkt |
in den meisten Bereichen ernsthaft eingeschränkt |
|
|
Schweregrad nach ICD-11 |
leicht |
mittelgradig |
schwer |
|
|
ohne psychotische Symptome |
6A70/71.0 |
6A70/71.1 |
6A70/71.3 |
|
|
mit psychotischen Symptomen |
– |
6A70/71.2 |
6A70/71.4 |
|
Gemäß ICD-11 müssen für die Diagnose einer depressiven Episode mindestens 5 Symptome (ICD-10: 4) vorliegen, davon mindestens eines aus dem affektiven Cluster. Die Einstufung der Episodenschwere (leicht, mittelgradig, schwer) erfolgt in der ICD-11 – anders als in der ICD-10 – nicht anhand der Summe der Symptome, sondern berücksichtigt neben der Anzahl auch deren Intensität sowie den Grad der Funktionseinschränkung (siehe Abbildung 5) 31885, 31884.
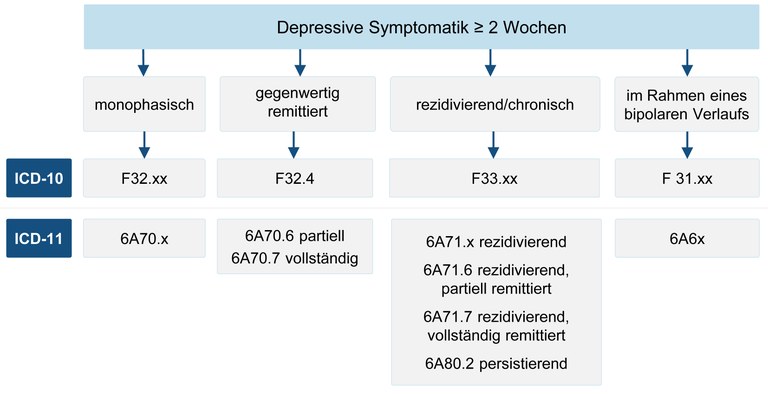
2.3.3 Erfassung von Dauer und Verlauf depressiver Episoden
 Abbildung 5: Verlaufsaspekte depressiver Episoden nach ICD
Abbildung 5: Verlaufsaspekte depressiver Episoden nach ICD
Abbildung 5: Verlaufsaspekte depressiver Episoden nach ICD
|
|
Bei gegenwertig remittierten depressiven Episoden unterscheidet die ICD-11 im Gegensatz zur ICD-10 zwischen einer partiellen und vollständigen Remission. Eine rezidivierende depressive Episode unterschiedlichen Schweregrades liegt vor, wenn es neben der gegenwärtigen depressiven Episode in der Vorgeschichte wenigstens eine weitere gab. Eine chronische (ICD-11: persistierende) depressive Störung liegt vor, wenn die depressive Episode ununterbrochen mehr als 2 Jahre andauert (siehe Abbildung 1). In der ICD-11 werden inkomplett remittierte ≥ 2 Jahre anhaltende depressive Episoden als "partiell remittiert", nicht als "persistierend" kodiert. Als "double depression" wird eine Episode mit vorangegangener Dysthymie (siehe Kapitel 2.3.4 Dysthymie) bezeichnet.
Zu bipolaren Störungen siehe Kapitel 2.4.1 Bipolare Störungen und Zyklothymien.
2.3.4 Dysthymie
 Definition und Codierung
Definition und Codierung
Bei einer Dysthymie handelt es sich um eine mindestens seit zwei Jahren bestehende (chronifizierte) depressive Verstimmung. Die Patient*innen fühlen sich müde und depressiv; alles ist für sie eine Anstrengung und nichts wird genossen. Sie grübeln und beklagen sich, schlafen schlecht und fühlen sich unzulänglich, sind aber in der Regel fähig, mit den wesentlichen Anforderungen des täglichen Lebens zurechtzukommen. Die depressive Symptomatik ist jedoch nicht ausreichend schwer, um die Kriterien für eine leichte oder mittelgradige (rezidivierende) depressive Störung zu erfüllen. In der Konsequenz folgt daraus eine abweichende ICD-Kodierung (F34.1/6A72). In der ICD-10 zählt die Dysthymie zu den anhaltenden affektiven Störungen, in der ICD-11 ist sie – wie auch im DSM-5 – den depressiven Störungen zugeordnet. Wenn eine akute depressive Episode die Dysthymie überlagert, wird dies als "double depression" bezeichnet. In der ICD-11 wird, wenn sich subklinische depressive Phasen mit depressiven Episoden abwechseln, der initiale 2-Jahres-Zeitraum für die dysthyme Störung aber nicht erreicht ist, nur die einfache/rezidivierende depressive Störung in partieller Remission (6A70.6, 6A71.6) kodiert.
Eine Dysthymie beginnt meist im frühen Erwachsenenalter, kann aber auch im höheren Lebensalter auftreten, dann häufig nach einer depressiven Episode, einem Trauerfall oder einer anderen Belastung. Aufgrund ihres andauernden Charakters geht sie mit einem beträchtlichen subjektiven Leiden und Beeinträchtigungen einher.
2.4 Differentialdiagnostik
2.4.1 Bipolare Störungen und Zyklothymien
 Definition und Codierung
Definition und Codierung
Treten depressive Episoden gemischt oder im häufigen Wechsel mit (hypo-)manischen Phasen (Tabelle 11) auf, liegt mit hoher Wahrscheinlichkeit eine bipolare Störung vor.
Tabelle 11: Symptome (hypo-)manischer Episoden und Beispielfrage zur Differentialdiagnostik (mod. nach 31857)
|
Symptome |
Beispielfrage |
|---|---|
|
|
Bei einer Zyklothymie handelt es sich um eine anhaltende affektive Störung, die durch einen Wechsel von Episoden leicht gehobener und leicht depressiver Stimmung gekennzeichnet ist, die nach ICD-10 jedoch aufgrund der geringen Ausprägung der Symptomatik weder die Kriterien für eine bipolare Störung noch für eine rezidivierende Depression erfüllt (F34.0). In der ICD-11 sind Zyklothymien den bipolaren und verwandten Störungen zugeordnet (6A62).
Bipolare Störungen und Zyklothymien sind nicht Gegenstand dieser Leitlinie. Für weiterführende Empfehlungen siehe S3-Leitlinie zur Diagnostik und Therapie bipolarer Störungen 31857.
2.4.2 Depressive Anpassungsstörungen, Trauerreaktionen
 Definition und Codierung
Definition und Codierung
Depressive Anpassungsstörungen (z. B. Trauerreaktionen nach Verlust des Partners oder nach der Diagnose einer körperlichen Erkrankung) sind gekennzeichnet durch wiederkehrende belastende Gedanken oder anhaltende Sorgen (Präokkupation) sowie Anpassungsschwierigkeiten an die neue Situation, die beispielsweise zu Interessenverlust, Konzentrations- und Schlafproblemen führen können. Die Grenze zwischen Anpassungsstörungen und depressiven Störungen ist dabei nicht trennscharf (Anhaltspunkte zur Abgrenzung siehe Tabelle 12). In der ICD-10 werden Anpassungsstörungen gesondert kodiert (F43.2); in der ICD-11 werden sie (neu) unter stressbezogene Erkrankungen eingeordnet (6B43).
Tabelle 12: Anhaltspunkte zur Abgrenzung depressiver Anpassungsstörungen von depressiven Störungen
|
2.4.3 Abgrenzung Depression und Burnout-Syndrom
 Definition und Codierung
Definition und Codierung
Das Burnout-Syndrom ist wissenschaftlich nicht als eigene Krankheitsentität kodiert. Es handelt sich um ein Syndrom körperlicher, emotionaler und geistiger Erschöpfung aufgrund beruflicher oder anderweitiger Überlastung bei der Lebensbewältigung. Diese wird meist durch Stress ausgelöst, der wegen der verminderten Belastbarkeit nicht bewältigt werden kann.
Burnout wird in der ICD-10 als "Ausgebranntsein" und "Zustand der totalen Erschöpfung" mit dem zusätzlichen Diagnoseschlüssel Z73.0 erfasst. Er gehört zum übergeordneten Kapitel Z73 und umfasst "Probleme mit Bezug auf Schwierigkeiten bei der Lebensbewältigung". Nach dieser Einstufung ist Burnout eine Rahmen- oder Zusatzdiagnose und keine Behandlungsdiagnose, die zum Beispiel eine Therapie erforderlich macht. Auch in der ICD-11 wird Burnout weiterhin nicht als Behandlungsdiagnose gelistet, sondern als Risikofaktor für psychische Erkrankungen wie Depressionen oder Abhängigkeitserkrankungen.
Längerfristige Arbeitsüberforderungen können aber das Risiko für die Entwicklung einer psychischen Störung, wie zum Beispiel einer Depression, erhöhen. Zudem können Burnout bzw. Burnout-ähnliche Symptome ein Hinweis auf eine zugrundeliegende Depression sein, weswegen Anzeichen von Burnout ernst genommen werden sollten 32103. Zu den ersten Warnsignalen gehören meist körperliche Beschwerden, zum Beispiel Schlafstörungen. Betroffene können nicht einschlafen oder wachen morgens zu früh auf und "spüren" ihre (Arbeits-)Probleme sofort. Welche anderen Beschwerden auftreten, hängt von individuellen Charakteristika der betroffenen Person ab. Manche Menschen regieren mit Magenbeschwerden, andere mit Rückenproblemen oder Kopfschmerzen. Hinzu kommt ein umfassendes Gefühl von Erschöpfung und Energieverlust, das jedoch häufig erst nach ärztlicher Befragung deutlich wird 32105, 32104.
2.4.4 Organische affektive Störungen
|
Empfehlung |
Empfehlungsgrad |
|---|---|
|
2-5 | neu 2022 Bei Verdacht auf eine der Depression zugrundeliegende somatische Erkrankung (Tabelle 13) soll eine weiterführende Diagnostik gemeinsam mit den Patient*innen abgewogen werden, insbesondere bei sehr aufwändigen und/oder belastenden Verfahren. Dabei soll berücksichtigt werden, ob sich aus der Diagnostik therapeutische Konsequenzen ergeben können. |
|
 Tabelle 13: Anhaltspunkte ("Red Flags") für das Vorliegen einer organischen affektiven Störung
Tabelle 13: Anhaltspunkte ("Red Flags") für das Vorliegen einer organischen affektiven Störung
Tabelle 13: Anhaltspunkte ("Red Flags") für das Vorliegen einer organischen affektiven Störung
|
Neue schwere depressive Symptomatik und
|
Die konsensbasierte Empfehlung zielt darauf, dass in der klinischen Praxis mitbedacht wird, dass sich hinter einer depressiven Symptomatik eine bisher nicht bekannte behandlungsfähige bzw. -bedürftige somatische Erkrankung verbergen kann. Nach der klinischen Erfahrung der Leitliniengruppe ist mindestens bei den in Tabelle 13 aufgeführten Konstellationen die Wahrscheinlichkeit erhöht, dass die depressive Störung im Zusammenhang mit einer anderen Erkrankung steht und daher weitere Diagnostik (Labor, Bildgebung) sinnvoll sein könnte. Andererseits gilt es, Überdiagnostik zu vermeiden. Die Entscheidung für oder gegen eine weiterführende Ausschlussdiagnostik ist daher individuell abzuwägen; insbesondere bei sehr aufwändigen und/oder belastenden Verfahren (siehe auch Kapitel 3.4 Partizipative Entscheidungsfindung) und wenn fraglich ist, ob sich aus dem Ergebnis der Diagnostik therapeutische Konsequenzen ergeben. Die Notwendigkeit der Abwägung zwischen Fürsorgeprinzip einerseits und das Nicht-Schadens-Prinzip andererseits in dieser Situation begründet den starken Empfehlungsgrad.
Die Leitliniengruppe betont, dass die Diagnose einer eventuell prioritär zu behandelnden Komorbidität nicht dazu führen darf, dass die Depression nicht mitbehandelt wird.
 Evidenzbasis
Evidenzbasis
Die konsensbasierte Empfehlung beruht auf klinischen Überlegungen, da es nur sehr begrenzt möglich ist, evidenzbasiert "Red Flags" für eine Ausschlussdiagnostik möglicher kausaler Ursachen zu definieren.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Depressive Störungen sind häufig mit anderen Erkrankungen assoziiert. Es ist jedoch oft schwierig, für den Einzelfall einen kausalen Zusammenhang zwischen einer anderen Erkrankung und depressiven Symptomen nachzuweisen oder aber auszuschließen. Unstrittig ist jedoch, dass depressive Störungen potenziell eine Folge organischer Erkrankungen sein können. Als mögliche Ursachen kommen vor allem Kopf-Traumata, Hirntumoren und andere Hirnerkrankungen (z. B. Epilepsie, M. Alzheimer) sowie systemische Erkrankungen mit Gehirnbeteiligung (z. B. Schlaganfall, Hypo- oder Hyperthyreose, andere endokrine Erkrankungen, einige Autoimmunerkrankungen) infrage. So heterogen die zugrundeliegenden Erkrankungen, so divers sind die mit ihnen verbundenen klinischen Symptome und die zur Abklärung infrage kommenden diagnostischen Verfahren.
Depressive Störungen infolge organischer Erkrankungen können in der ICD-10 mit F06.3 kodiert werden ("organische affektive Störungen"), in der ICD-11 mit 6E62 ("sekundäres Stimmungssyndrom").
2.5 Erfassung von Komorbidität und Medikamentenanamnese
Viele somatische Erkrankungen (wie z. B. Tumorerkrankungen, muskuloskelettale, endokrinologische, kardiovaskuläre und pulmonale Erkrankungen, metabolische Störungen, Allergien, Infektionserkrankungen, Hirnerkrankungen) können mit depressiven Symptomen verbunden sein. Zudem treten depressive Störungen oft gleichzeitig mit anderen psychischen Störungen wie Angst- und Panikstörungen, somatoformen Störungen, Substanzmissbrauch, Verhaltenssucht oder Ess- und Persönlichkeitsstörungen auf.
Komorbidität und Komedikation sind wichtige Kriterien für die Therapieplanung. Da diese aus Sicht der Leitliniengruppe in der Versorgungspraxis nicht regelhaft und gründlich genug erfasst werden, spricht sie konsensbasiert starke Empfehlungen dafür aus. Dies gilt ausdrücklich auch für Patient*innen, die primär in psychotherapeutischer Behandlung sind.
Da sich klinisch relevante Faktoren wie z. B. Substanzabhängigkeit, andere psychische Störungen oder neu auftretende körperliche Erkrankungen häufig erst im Verlauf der Behandlung der depressiven Störung zeigen, ist eine wiederholte bzw. kontinuierliche Erfassung notwendig.
 Evidenzbasis
Evidenzbasis
Die konsensbasierten Empfehlungen beruhen auf klinischen Erwägungen und bekannten Risikofaktoren für die Entwicklung (vgl. Kapitel 1 Grundlagen) und Chronifizierung (vgl. Kapitel 6 Erhaltungstherapie und Rezidivprophylaxe) depressiver Störungen sowie indirekt auf der Evidenz zur Behandlung depressiver Störungen bei Vorliegen von Komorbidität (vgl. Kapitel 11 Komorbidität).
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Komorbidität kann das Ausmaß der depressiven Symptomatik sowie der funktionalen Einschränkungen beeinflussen, die Behandlung der depressiven Störung erschweren und die Prognose sowohl der Depression als auch der Komorbidität verschlechtern (Evidenz dazu vgl. Kapitel 11 Komorbidität). Zudem können Medikamente, die im Zusammenhang mit einer Komorbidität eingenommen werden, eine depressive Symptomatik (mit-)verursachen, aufrechterhalten oder verstärken (z. B. Tuberkulostatika, Antihypertensiva, höher dosierte Kortikosteroide, Interferon alpha). Die Medikamentenanamnese ist zudem wichtig für die Prüfung von Kontraindikationen und Wechselwirkungen vor Einleitung einer medikamentösen Therapie.
Die Indikation einer auf andere somatische oder psychische Störungen gerichtete Diagnostik hängt davon ab, ob konkrete Verdachtsmomente gegeben sind. Da es aber auch Situationen gibt, in denen Hausärzt*innen mitbehandeln bzw. – bei Multimorbidität – in Absprache mit den Patient*innen bewusst auf eine weitergehende Diagnostik und Behandlung verzichtet wird, spricht die Leitliniengruppe eine abgeschwächte Empfehlung für die gute klinische Praxis aus.
Zur Behandlung bei Vorliegen von Komorbidität siehe Kapitel 11 Komorbidität sowie jeweilige Leitlinien.
 Evidenzbasis
Evidenzbasis
Die Empfehlung beruht auf indirekter Evidenz zu Komorbidität als negativ prädiktiver Faktor für die Prognose sowie zu den Effekten der Behandlung sowohl auf die komorbiden Erkrankungen als auch die depressiver Störungen (vgl. Kapitel 11 Komorbidität).
 Tabelle 14: Beispiele zu Screeningfragen zur Erfassung psychischer Komorbidität
Tabelle 14: Beispiele zu Screeningfragen zur Erfassung psychischer Komorbidität
Tabelle 14: Beispiele zu Screeningfragen zur Erfassung psychischer Komorbidität
|
Beispielfrage |
"ja" Hinweis auf* |
|---|---|
|
Hatten Sie schon einmal einen Angstanfall, bei dem Sie ganz plötzlich von starker Angst, Beklommenheit oder Unruhe überfallen wurden? |
Panikstörung |
|
Haben Sie sich schon einmal über mindestens einen Monat oder länger ängstlich, angespannt und voll ängstlicher Besorgnis gefühlt? |
Generalisierte Angststörung |
|
Hatten Sie jemals unbegründete Ängste, mit anderen zu reden, etwas in Gegenwart anderer zu tun oder im Mittelpunkt der Aufmerksamkeit zu stehen? |
Soziale Phobie |
|
Litten Sie jemals unter unbegründeten Ängsten, öffentliche Verkehrsmittel zu benutzen, in Geschäfte zu gehen oder sich auf öffentlichen Plätzen aufzuhalten? |
Agoraphobie |
|
Haben Sie jemals ein ungewöhnlich schreckliches oder bedrohliches Ereignis erlebt, unter dessen Nachwirkungen Sie monatelang litten? |
Posttraumatische Belastungsreaktion |
|
Gab es jemals eine Zeitspanne, in der Sie unter einer unbegründeten Angst vor besonderen Situationen, Gegenständen oder Tieren litten? |
Spezifische Phobie |
|
Haben Sie jemals unter Gedanken gelitten, die unsinnig waren und immer wieder kamen, auch wenn Sie es gar nicht wollten? |
Zwangsstörung |
|
Haben Sie sich in den letzten Wochen durch Beschwerden, wie z. B. Bauchschmerzen oder Verdauungsbeschwerden, Kopf- oder Rückenschmerzen, Schmerzen im Brustbereich oder Kurzatmigkeit, Müdigkeit oder das Gefühl, keine Energie zu haben oder andere anhaltende körperliche Beschwerden, beeinträchtigt gefühlt? |
Somatoforme Störungen |
|
Haben Sie sich jemals über mehrere Monate hinweg große Sorgen darüber gemacht, wie viel Sie essen, zu dick zu sein oder zuzunehmen? |
Essstörung |
|
Gab es einmal eine Zeit in Ihrem Leben, in der Sie fünf oder mehr Gläser Alkohol pro Tag getrunken haben? |
Alkoholmissbrauch oder -abhängigkeit |
|
Haben Sie schon mehrmals Anregungs-, Beruhigungs-, Schlaf- oder Schmerzmittel ohne ärztliche Verschreibung oder in höherer Dosierung eingenommen? |
Medikamentenmissbrauch oder -abhängigkeit |
|
Haben Sie in Ihrem Leben schon mehrmals irgendwelche Drogen wie z. B. Haschisch, Ecstasy, Kokain oder Heroin eingenommen? |
Drogenmissbrauch oder -abhängigkeit |
|
Haben Sie sich jemals über mehrere Wochen hinweg große Sorgen darüber gemacht, dass Sie viel Zeit mit Glücksspiel oder starkem Computer- und Internetgebrauch (etc.) verbringen? |
Verhaltenssucht |
|
* Werden die Fragen verneint, kann das Vorliegen einer entsprechenden Komorbidität weitgehend ausgeschlossen werden. Werden sie bejaht, ist dies noch kein Nachweis für das tatsächliche Vorliegen der Komorbidität, sondern ein Hinweis darauf, dass eine weitergehende Abklärung sinnvoll sein könnte. |
|
2.6 Erfassung von psychosozialen Aspekten, Aktivität und Teilhabe
Die Leitliniengruppe spricht konsensbasiert eine starke Empfehlung für die Erfassung von psychosozialen Aspekten, Aktivität und Teilhabe aus, weil ohne angemessene Erhebung der Kontextfaktoren keine an die individuellen Bedürfnisse und Ziele angepasste Therapieplanung und -steuerung möglich ist. Dies entspricht den ethischen Prinzipien der Autonomie und der Fürsorge. Ein Schadenspotenzial sieht die Leitliniengruppe nicht.
Für die Erhebung des Beratungsbedarfs bezüglich Rehabilitations- und Teilhabeleistungen spricht die Leitliniengruppe eine abgeschwächte Empfehlung aus, da eine frühzeitige Beratung bei vermutetem Bedarf zwar wünschenswert, eine gezielte Weiterleitung der Patient*innen aufgrund der unübersichtlichen Versorgungsstrukturen und der unklaren Kostenübernahme jedoch nicht immer zu gewährleisten ist.
 Evidenzbasis
Evidenzbasis
Die konsensbasierte Empfehlung beruht auf ethischen Überlegungen vor dem Hintergrund des bio-psycho-sozialen Modells und Teilhabeaspekten. Zusätzlich erfolgte eine strukturierte Recherche nach deutschsprachigen Instrumenten für die ICF-basierte Diagnostik.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Eine alleinige Kodierung von Erkrankungen nach ICD oder DSM bilden die aus den gesundheitlichen Problemen resultierenden funktionalen Beeinträchtigungen, psychosozialen Folgen und Teilhabe-Einschränkungen nur unzureichend ab. In der Versorgungspraxis werden diese Parameter zu selten und nicht systematisch erfasst. Dies betrifft nach Wahrnehmung der Leitliniengruppe besonders die rechtzeitige Erfassung von Rehabilitations- und Teilhabebedarf sowie die Einleitung entsprechender Maßnahmen aus dem ambulanten Bereich heraus.
Die Erfassung der aus Erkrankungen resultierenden funktionalen Beeinträchtigungen, psychosozialen Folgen und Teilhabe-Einschränkungen stellen eine wesentliche Grundlage für die Formulierung individueller Therapieziele, die individuelle Therapieplanung und die gemeinsame Entscheidungsfindung dar. Außerdem können sich daraus Hinweise auf einen Beratungsbedarf zur Abklärung von Hilfsleistungen nach dem Bundesteilhabegesetz ergeben – insbesondere bei chronischen Depressionen, aber auch in der Primärdiagnostik, da die Patient*innen mitunter bereits eine lange Krankheitsgeschichte mitbringen.
Die Erhebung des Beratungsbedarfs ist Voraussetzung für frühzeitige Maßnahmen zum Arbeitsplatzerhalt. Diese Maßnahmen erhalten die Patient*innen in der Praxis aus Sicht der Leitliniengruppe häufig zu spät, meist erst als rehabilitative Leistungen während oder nach einem stationären Aufenthalt. Dabei sind Interventionen zur Rückkehr in Arbeit, nachdem der Arbeitsplatzverlust bereits eingetreten ist, erfahrungsgemäß aufwändiger und schwieriger als prophylaktische Maßnahmen zum Arbeitsplatzerhalt, da zu den Auswirkungen der Depression die Auswirkungen der Arbeitslosigkeit hinzutreten (vgl. dazu Kapitel 13.3 Leistungen zur Teilhabe am Arbeitsleben und zur Teilhabe an Bildung). Nur wenn der Beratungsbedarf bereits vor der Therapieplanung und der partizipativen Entscheidungsfindung erhoben wird, kann frühzeitig reagiert werden, bevor aus einer depressiven Episode eine seelische Behinderung wird und Teilhabeleistungen für die (Wieder-)Eingliederung benötigt werden.
Schwerwiegende psychosoziale Faktoren können auch Anlass sein, eine stationäre (Notfall-)Einweisung zu prüfen, beispielsweise wenn die äußeren Lebensumstände (z. B. massive familiäre Konflikte, häusliche Gewalt, drohender Verlust von Arbeitsplatz oder Wohnung) eine weitere psychische Destabilisierung zur Folge haben und den Erfolg einer ambulanten Behandlung massiv behindern oder wenn die Gefahr einer depressionsbedingten Isolation besteht.
Depressionen mit schwerer Symptomatik, chronische sowie rezidivierende Depressionen jeglichen Schweregrades (nach ICD), die länger als zwei Jahre andauern und infolge derer die psychosoziale Leistungsfähigkeit und die soziale Teilhabe der betroffenen Patient*innen deutlich eingeschränkt sind (nach ICF), gelten als schwere psychische Erkrankungen im Sinne der S3-Leitlinie "Psychosoziale Therapien bei schweren psychischen Erkrankungen" 31878. Für detaillierte Empfehlungen zur Erhebung von psychosozialen Funktions- und Teilhabe-Einschränkungen sowie zu den möglichen Interventionen, Hilfeleistungen und Versorgungsstrukturen siehe dort.
 Weiterführende Hinweise: Versorgungsstrukturen für Leistungen zu Rehabilitation und Teilhabe
Weiterführende Hinweise: Versorgungsstrukturen für Leistungen zu Rehabilitation und Teilhabe
Die Versorgungsstrukturen für Beratungen und Maßnahmen zu Teilhabe- und Rehabilitationsleistungen sind regional unterschiedlich und die Zuständigkeit der verschiedenen Kostenträger aufgrund der Trennung zwischen den Bereichen der Sozialgesetzbücher für Behandlung, Rehabilitation und Wiedereingliederung oft unklar. Eine gezielte Vermittlung von diesen vorwiegend außerhalb des Geltungsbereichs des SGB-V liegenden Angeboten aus dem ambulanten Bereich heraus ist daher von den Primärversorgern nur schwer zu leisten. Mögliche Anlaufstellen können beispielsweise Berufsförderungswerke, Beratungsstellen der Rentenversicherungsträger, Gesundheits- und Integrationsämter, sozialpsychiatrische Dienste, kommunale Kontakt- und Beratungsstellen, Psychiatrie-Beschwerdestellen oder Reha-Teams der Arbeitsagentur sein (siehe dazu ausführlich Kapitel 13 Medizinische Rehabilitation und Leistungen zur Teilhabe).
 Weiterführende Informationen: Instrumente und Beispielfragen zur Erfassung von Aktivität und Teilhabe nach ICF
Weiterführende Informationen: Instrumente und Beispielfragen zur Erfassung von Aktivität und Teilhabe nach ICF
Zur Erhebung von funktionalen und psychosozialen Beeinträchtigungen sowie Teilhabe-Einschränkungen kann die International Classification of Functioning, Disability and Health (ICF) wichtige Anregungen geben; aber auch die Nutzung ähnlicher Konzepte (z. B. Global Assessment of Functioning (GAF) Skala) ist denkbar. Die ICF basiert auf dem bio-psycho-sozialen Modell, das körperliche, funktionelle und Teilhabe-Einschränkungen in den Kontext individueller umwelt- und personenbezogener Faktoren stellt. Die in einer strukturierten Recherche identifizierten deutschsprachigen Erhebungsinstrumente (z. B. ICF Core Sets www.icf-core-sets.org, Mini-ICF-APP, ICF AT 50-Psych u. a., Übersicht in 30557) wurden in erster Linie für gutachterliche Tätigkeit und Bedarfsermittlung im rehabilitativen Kontext entwickelt und erscheinen als für die klinische Praxis nur bedingt geeignet. Tabelle 15 und Tabelle 16 sollen Anregungen geben, welche Kriterien für die Therapieplanung und -steuerung relevant sein können (zu individuellen Therapiezielen und gemeinsamer Entscheidungsfindung siehe auch Kapitel 3.2.2 Individuelle Therapieziele und 3.4 Partizipative Entscheidungsfindung).
 Tabelle 15: Beispielfragen zur Erfassung von Aktivität und Teilhabe nach ICF
Tabelle 15: Beispielfragen zur Erfassung von Aktivität und Teilhabe nach ICF
Tabelle 15: Beispielfragen zur Erfassung von Aktivität und Teilhabe nach ICF
|
Lebensbereiche |
Beispielfragen |
|---|---|
|
Lernen und Wissensanwendung |
|
|
sinnliche Wahrnehmung (zuschauen, zuhören); elementares Lernen (nachmachen, üben, Fähigkeiten aneignen); Wissensanwendung (aufmerksam sein, Probleme lösen, sich entscheiden) |
|
|
Allgemeine Aufgaben und Anforderungen |
|
|
Aufgaben übernehmen, tägliche Routinen durchführen, mit Stress und Anforderungen umgehen |
|
|
Kommunikation |
|
|
verbale/non-verbale/schriftliche Kommunikation als Sender/Empfänger; Kommunikationsgeräte und -techniken benutzen |
|
|
Mobilität |
|
|
Körperposition ändern und aufrecht erhalten; Gegenstände tragen und bewegen; gehen und sich mit und ohne Transportmitteln fortbewegen (kurze und lange Strecken gehen, öffentliche Verkehrsmittel benutzen, ein Fahrzeug fahren) |
|
|
Selbstversorgung |
|
|
sich waschen, anziehen, essen, trinken, auf die Gesundheit achten, Medikamente einnehmen |
|
|
Häusliches Leben |
|
|
Beschaffung von Lebensnotwendigkeiten; Haushaltsaufgaben; Haushaltsgegenstände pflegen (Dinge reparieren, sich um Tiere und Pflanzen kümmern), Haushaltsmitgliedern helfen |
|
|
Interpersonelle Interaktionen und Beziehungen |
|
|
soziale Beziehungen aufnehmen, pflegen und sozial angemessen interagieren (mit Verwandten, Freunden oder Fremden); respektvoll und empathisch sein; Impulskontrolle |
|
|
Bedeutende Lebensbereiche |
|
|
institutionelle Erziehung/Bildung; Arbeit und Beschäftigung (Pflichten und Rechte); Wirtschaftliches Leben (z. B. Konto öffnen) |
|
|
Gemeinschaftsleben, soziales und staatsbürgerliches Leben |
|
|
an Feiern teilnehmen; Spiel, Sport und Hobbys nachgehen, Kino oder Theater besuchen; religiös und spirituell aktiv sein; wählen gehen |
|
 Tabelle 16: Beispielfragen zur Erfassung von Kontextfaktoren nach ICF
Tabelle 16: Beispielfragen zur Erfassung von Kontextfaktoren nach ICF
Tabelle 16: Beispielfragen zur Erfassung von Kontextfaktoren nach ICF
|
Kontextfaktoren |
Beispielfragen |
|---|---|
|
Umweltfaktoren |
|
|
Produkte und Technologien, Umwelt (z. B. Arbeitsplatz, Schule); Unterstützung und Beziehungen; Einstellungen von Familie und Freunden; Dienste, Systeme und Handlungsgrundsätze (z. B. Zugang zu Sozialleistungen und Leistungserbringern) |
|
|
Personenbezogene Faktoren |
|
|
z. B. Geschlecht/Gender, ethnische Herkunft, Lebensstil, Gewohnheiten, Erziehung, Bewältigungsstile, Bildung und Ausbildung, berufliche Kompetenzen, kulturelle und religiöse Werte, Erfahrungen, Verhaltensmuster, individuelles psychisches Leistungsvermögen |
|
Für detaillierte Empfehlungen zur Erhebung von psychosozialen Funktions- und Teilhabe-Einschränkungen siehe auch S3-Leitlinie "Psychosoziale Therapien bei schweren psychischen Erkrankungen" sowie S2k-Leitlinie "Begutachtung psychischer-psychosomatischer Störungen".
2.7 Erfassung von Suizidalität
Die Leitliniengruppe schätzt die identifizierte epidemiologische Evidenz als belastbar ein, dass das aktive Ansprechen von Suizidalität diese nicht triggert und sieht daher kein Schadenspotenzial. Sie geht davon aus, dass ein konsequentes Abfragen von Suizidalität wichtig ist, um Suizide zu verhindern. Erfahrungsgemäß können kurze Screenings hilfreich sein, um Suizidalität zu identifizieren, nicht aber um sie sicher auszuschließen. Sie eignen sich daher nur für eine erste Einschätzung. Die Evidenz zur Sicherheit der Intervention, das Fürsorge- und das Schadensvermeidungsprinzip begründen den starken Empfehlungsgrad.
Im Falle eines positiven Testergebnisses ist ein strukturiertes klinisches Interview zur spezifischen Diagnostik mit Abschätzung der Akuität und des Handlungsdrucks notwendig. Empfehlungen dazu sowie zu Einweisungskriterien bei Suizidalität und Einweisungen gegen den Willen der Patient*innen siehe Kapitel 12 Management bei Suizidalität und anderen Notfallsituationen.
 Evidenzbasis
Evidenzbasis
Die konsensbasierte Empfehlung beruht auf klinischen und ethischen Aspekten, unterstützt durch epidemiologische Daten aus der systematischen Recherche.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Depressive Störungen stellen die häufigste psychische Ursache für Suizide dar; ihre Prävalenz unter den Suizidenten wird, abhängig von der Form und dem Instrument der Erhebung und vom Alter, auf zwischen 40% und 70% geschätzt 31821. Deshalb besitzt die Beachtung von Suizidalität im Rahmen der Diagnostik und Behandlung depressiver Störungen höchsten Stellenwert. Da sich nur etwa die Hälfte der Menschen mit Suizidgedanken zu ihrem Vorhaben gegenüber ihrem sozialen Umfeld, Ärzt*innen oder psychosozialen Notdiensten äußert 31821 und diese Signale zudem häufig nicht einfach wahrzunehmen sind, ist es wichtig, Suizidalität bei depressiven Störungen direkt zu thematisieren.
Die Leitliniengruppe formuliert als Versorgungsproblem, dass in der Praxis Suizidalität bei depressiven Patient*innen nicht aktiv erfragt wird, da es als unangenehm empfunden wird. Zudem besteht die Sorge, die Patient*innen überhaupt erst auf die Idee zu bringen, sich selbst zu töten, wenn man sie auf Suizidgedanken und -pläne anspricht. In der systematischen Recherche identifizierte Metaanalysen sprechen jedoch dafür, dass das aktive Ansprechen von Suizidalität diese nicht iatrogen triggert, sondern im Gegenteil möglicherweise sogar reduziert 31715, 31711.
 Weiterführende Informationen: Screening-Fragen zur Erfassung von Suizidalität
Weiterführende Informationen: Screening-Fragen zur Erfassung von Suizidalität
Für die Erfassung von Suizidalität eignen sich einfache Screening-Fragen; ein im hausärztlichen Setting und auf Deutsch validiertes Instrument ist beispielsweise der P4-Screener 31859, 31858 (Tabelle 17).
 Tabelle 17: Beispielfragen zur Erfassung von Suizidalität (mod. nach 31858)
Tabelle 17: Beispielfragen zur Erfassung von Suizidalität (mod. nach 31858)
Tabelle 17: Beispielfragen zur Erfassung von Suizidalität (mod. nach 31858)
|
2.8 Verlaufsdiagnostik, Monitoring
Die Leitliniengruppe nimmt wahr, dass ein Monitoring bei depressiven Störungen oft nicht systematisch genug erfolgt. Dies ist nicht nur unethisch in Bezug auf die Patientensicherheit, sondern auch, weil dann nicht wirksame Behandlungen unnötig lange fortgeführt werden.
Der Erfolg der Behandlung depressiver Störungen bemisst sich nicht nur an der depressiven Symptomatik, sondern auch am Effekt auf Lebensqualität, Funktionalität und Teilhabe. Um den Behandlungserfolg gemeinsam mit den Patient*innen einschätzen zu können, ist es notwendig, die verschiedenen Parameter vor Beginn der Behandlung mithilfe validierter Instrumente (vgl. Tabelle 17, Tabelle 18 sowie Kapitel 2.6 Erfassung von psychosozialen Aspekten, Aktivität und Teilhabe) zu erfassen, im Rahmen des Monitorings regelmäßig zu prüfen und die Ergebnisse konsequent sowie möglichst strukturiert festzuhalten, so dass sie schnell und einfach abzugleichen sind.
Die Leitliniengruppe spricht konsensbasiert abgeschwächte Empfehlungen für die konkreten Monitoring-Intervalle und die Monitoring-Inhalte aus, weil diese nach klinischen Gesichtspunkten individuell auch anders gewählt werden können. So ist beispielsweise bei leichten Verläufen auch ein 14-tägiges Intervall denkbar, während bei schweren Verläufen auch ein engmaschigeres Monitoring notwendig sein kann. Außerdem müssen nicht bei allen Patient*innen zu allen Terminen alle Parameter erhoben werden. Eine flexible Termin-Empfehlung ist zudem im Versorgungsalltag besser umsetzbar.
Für spezifische Empfehlungen zum Monitoring in Abhängigkeit von der Art der Behandlung siehe Kapitel 4.3.3 Monitoring bei Anwendung Internet- und mobilbasierter Interventionen, 4.4.7 Monitoring bei Behandlung mit Antidepressiva und 4.5.7 Monitoring bei psychotherapeutischer Behandlung.
 Evidenzbasis
Evidenzbasis
Die Empfehlungen beruhen auf der indirekten Evidenz zu den in den Therapiestudien verbesserten Endpunkten und genutzten Parametern zur Therapiesteuerung sowie auf ethischen Aspekten, klinischer Erfahrung und versorgungspraktischen Überlegungen.
 Erwägungen, die die Empfehlung begründen
Erwägungen, die die Empfehlung begründen
Die Verlaufsdiagnostik depressiver Störungen umfasst im Wesentlichen die gleichen Aspekte wie die Primärdiagnostik, darunter auch die Abfrage von Suizidalität. In den ersten Wochen der Behandlung ist aus klinischer Sicht ein engmaschigeres Monitoring notwendiger als nach einer ersten Stabilisierung der Patient*innen. Dies gilt für alle Behandlungsformen.
Ebenfalls im Rahmen des Verlaufsmonitorings erfolgt die Wirkungsüberprüfung, jedoch erst nach einem längeren Zeitraum und in sehr individuellen Intervallen (für spezifische Empfehlungen zur Wirkungsprüfung unter medikamentöser Behandlung und Psychotherapie siehe Kapitel 4.4.6 Wirkungsprüfung bei Behandlung mit Antidepressiva und 4.5.6 Wirkungsprüfung bei psychotherapeutischer Behandlung).
Vor allem bei niedrigschwelligen Angeboten sowie im späteren Verlauf einer Behandlung ist aus Sicht der Leitliniengruppe nicht zu allen Terminen zwingend ein Monitoring per direktem Kontakt notwendig, sondern auch telefonisch oder elektronisch möglich.
Ein zu häufiges Monitoring kann von den Patient*innen auch als negativ erlebt werden.
 Weiterführende Informationen: Psychometrische Tests/Symptomskalen
Weiterführende Informationen: Psychometrische Tests/Symptomskalen
Es existiert eine Vielzahl an psychometrischen Testverfahren zur Abschätzung der Symptomschwere im Rahmen der Diagnostik und der Therapieplanung einerseits sowie zur Evaluation der Symptomveränderung im Rahmen der Wirkungsprüfung andererseits (Auswahl siehe Tabelle 18), sowohl zur Selbst- als auch zur Fremdbeurteilung. Während Reliabilität und Validität (Sensitivität, Spezifität) für die Schwellenwerte zur Diagnose und Schwere einer Depression meist gegeben sind (siehe Anhang 1), mangelt es jedoch für viele Verfahren an validen Werten für eine Veränderung der Symptomatik (siehe Anhang 2). Für die Definition von Response/Remission sowie zur Frage einer klinisch relevanten Symptomverbesserung siehe Kapitel 3.2 Behandlungsziele und klinische Endpunkte.
Aus Sicht der Leitliniengruppe sind die meisten psychometrischen Depressionsskalen außerhalb spezialisierter Einrichtungen oder wissenschaftlicher Analysen jedoch aufgrund ihrer Komplexität nur bedingt geeignet. Lediglich PHQ-9 und GDS können zeitökonomisch und kostenneutral im ambulanten Versorgungsalltag eingesetzt werden. Insbesondere der PHQ-9 hat sich als valide und änderungssensitiv bewährt 9992, 828, so dass er nicht nur in zahlreichen Therapiestudien als Endpunkt genutzt wird, sondern auch in der klinischen Praxis und in Qualitätssicherungssystemen bereits breite Anwendung findet.
 Tabelle 18: Psychometrische Tests zur Diagnostik und Wirkungsprüfung depressiver Störungen (Auswahl)
Tabelle 18: Psychometrische Tests zur Diagnostik und Wirkungsprüfung depressiver Störungen (Auswahl)
Tabelle 18: Psychometrische Tests zur Diagnostik und Wirkungsprüfung depressiver Störungen (Auswahl)
|
Selbstbeurteilung |
Fremdbeurteilung |
|---|---|
|
|
|
Die Auswahl der aufgeführten Tests ist konsensbasiert. Details, Schwellenwerte und Literatur siehe Anhang 1. Für die Testverfahren können Lizenzgebühren anfallen; PHQ-9 und GDS sind lizenzfrei. |
|
2.9 Diagnostisches Vorgehen bei Nichtansprechen
Zum diagnostischen Vorgehen bei Nichtansprechen siehe Kapitel 7.1.1 Evaluation der Ursachen bei Nichtansprechen von Antidepressiva und Kapitel 7.2.1 Evaluation der Ursachen bei Nichtansprechen einer Psychotherapie.
Zum Thema mangelnde Mitarbeit der Patient*innen als mögliche Ursache für Nichtansprechen siehe außerdem Kapitel 3.5 Mitarbeit der Patient*innen.
Zur Abgrenzung somatischer Erkrankungen als Ursache für Nichtansprechen siehe Kapitel 2.4.4 Organische affektive Störungen sowie Kapitel 11 Komorbidität.
Mehr zur NVL Unipolare Depression
-
Flyer: Was ist wichtig? Was ist neu?
Die Kernaussagen der NVL für Ärztinnen und Ärzte zusammengefasst.
-
Foliensatz
Für Präsentationen zu den NVL bei Kongressen.
-
Unipolare Depression – Algorithmen
Mit aktiven Verweisen direkt in die Leitlinie.
-
Depression – Antidepressiva: Was ist beim Absetzen zu beachten?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Antidepressiva: Was sollte ich wissen?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Antidepressiva: Was tun, wenn ein Antidepressivum nicht wirkt?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Antidepressiva: Hilft ein genetischer Test das richtige Mittel zu finden?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Hilft Johanniskraut gegen Depressionen?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Ist eine Krankschreibung für mich sinnvoll?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Psychotherapie und Antidepressiva: Was sind Vor- und Nachteile?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Sind Benzodiazepine bei einer Depression ratsam?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Sind Zauberpilze, Cannabis oder Lachgas sinnvoll?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Was bringen mir Sport und Bewegung?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Was ist eine repetitive Transkranielle Magnetstimulation?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Was passiert bei einer Elektrokonvulsions-Therapie?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Was sollten Angehörige wissen?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Welche Behandlung ist für mich geeignet?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Wie erkenne ich eine Depression?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression – Wo finde ich Hilfe?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Depression: Psychotherapie – Welche Verfahren gibt es?
Sie werden weitergeleitet auf unsere Seite Patienten-Information.de
-
Langfassung
NVL Unipolare Depression, Version 3.2, 2022
-
Kurzfassung
NVL Unipolare Depression, Version 3.2, 2022
Das Archiv enthält abgelaufene, zurückgezogene Dokumente zur Nationalen Versorgungsleitlinie Unipolare Depression.
-
Langfassung, Version 3.1
ersetzt durch Version 3.2, Juli 2023
-
Kurzfassung, Version 3.1
ersetzt durch Version 3.2, Juli 2023
-
Langfassung, Version 3.0
ersetzt durch Version 3.1, Januar 2023
-
Kurzfassung, Version 3.0
ersetzt durch Version 3.1, Januar 2023
-
Langfassung, Version 3, Konsultationsfassung
ersetzt durch Version 3.0, September 2022
-
Langfassung, 2. Auflage, Version 5
ersetzt durch Version 3.0, September 2022
-
Langfassung, 2. Auflage, Version 4
ersetzt durch Version 5, März 2017. Begründung: redaktionelle Änderungen
-
Langfassung, 2. Auflage, Version 3
ersetzt durch Version 4, Oktober 2016. Begründung: redaktionelle Änderungen
-
Langfassung, 2. Auflage, Version 2
ersetzt durch Version 3, März 2016. Begründung: redaktionelle Änderungen
-
Langfassung, 2. Auflage, Version 1
ersetzt durch Version 2. Begründung: Ergänzt wurden in den Empfehlungskästen die Levels of Evidence (LoE) für die im Rahmen des Updates nicht modifizierten, sondern bestätigten Empfehlungen.
-
Langfassung, 2. Auflage, Konsultationsentwurf
ersetzt durch Finalfassung. 2. Auflage, Version 1, November 2015.
-
Langfassung, 1. Auflage, Version 5
ersetzt durch 2. Auflage, Version 1, November 2015.
-
Langfassung, 1. Auflage, Version 1.3
ersetzt durch Version 5, Juni 2015. Begründung: Grundsätzliche Änderung der vorgegebenen Gültigkeit aller NVL von vier auf fünf Jahre, Einführung neuer Versionsnummerierung, Ergänzung der DOI sowie redaktionelle Änderungen. Gültigkeit auf Antrag des Leitliniensekretariates nach Überprüfung verlängert bis zum 31.08.2015
-
Langfassung, 1. Auflage, Version 1.2
ersetzt durch Version 1.3, Januar 2012. Begründung: Ergänzungen zu Citalopram und Escitalopram im Kapitel "H 3.6.2.1 Kardiovaskuläre Erkrankungen und Schlaganfall"
-
Langfassung, 1. Auflage, Konsultationsentwurf, Version 1.2
ersetzt durch Finalfassung. Begründung: Ende der Konsultationsphase am 28. August 2009
-
Langfassung, 1. Auflage, Version 1.1
ersetzt durch Version 1.2, August 2011. Begründung: Änderung zu Reboxetin, redaktionelle Änderungen
-
Langfassung, 1. Auflage, Konsultationsentwurf, Version 1.1
ersetzt durch Version Kons. 1.2, Juli 2009. Begründung: Ergänzung Kapitel 4
-
Langfassung, 1. Auflage, Version 1.0
ersetzt durch Version 1.1, Dezember 2009. Begründung: Korrektur der Zusammenfassung des systematischen Reviews von Rose et al. 2003, S. 138
-
Langfassung, 1. Auflage, Konsultationsentwurf, Version 1.0
ersetzt durch Version Kons. 1.1, Juni 2009. Begründung: Redaktionelle Änderungen im Impressum, inhaltlich unverändert
-
Kurzfassung, 2. Auflage, Version 1
PDF zum Download
-
Kurzfassung, 1. Auflage, Version 5 - englisch
Gültigkeit abgelaufen, November 2015. Begründung: Veröffentlichung der Langfassung, 2. Auflage
-
Kurzfassung, 1. Auflage, Version 5
Gültigkeit abgelaufen, November 2015. Begründung: Veröffentlichung der Langfassung, 2. Auflage
-
Kurzfassung, 1. Auflage, Version 1.3 - englisch
ersetzt durch Version 5, Juni 2015. Begründung: Extension of the validity period from four to five years for all NDMG in principle, new version numbering, addition of the DOI, editorial changes. Validity extended until August 31, 2015 on request of the guideline office
-
Kurzfassung, 1. Auflage, Version 1.3
ersetzt durch Version 5, Juni 2015. Begründung: Grundsätzliche Änderung der vorgegebenen Gültigkeit aller NVL von vier auf fünf Jahre, Einführung neuer Versionsnummerierung, Ergänzung der DOI sowie redaktionelle Änderungen. Gültigkeit auf Antrag des Leitliniensekretariates nach Überprüfung verlängert bis zum 31.08.2015
-
Kurzfassung, 1. Auflage, Version 1.2 - englisch
ersetzt durch Version 1.3, Januar 2012. Begründung: Anpassung der Versionsnummerierung an Langfassung, erste Version: 1.2
-
Kurzfassung, 1. Auflage, Version 1.2
ersetzt durch Version 1.3, Januar 2012. Begründung: Anpassung der Versionsnummerierung an Langfassung
-
Kurzfassung, 1. Auflage, Version 1.1
ersetzt durch Version 1.2, August 2011. Begründung: Änderung zu Reboxetin, redaktionelle Änderungen
-
Kurzfassung, 1. Auflage, Version 1.0
ersetzt durch Version 1.1, Dezember 2009. Begründung: Anpassung der Versionsnummerierung an Langfassung, ohne inhaltliche Änderungen
-
Leitlinienreport, Version 3, Konsultationsfassung
ersetzt durch Version 3.0, September 2022
-
Leitlinienreport, 2. Auflage, Version 5
ersetzt durch Version 3.0, September 2022

Hinweise und Kommentare
Sie haben Hinweise und Kommentare zu unserem Internetangebot?