8 Asthmaanfall bei Kindern und Jugendlichen
Versorgung des Asthmaanfalls bei Kindern und Jugendlichen
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
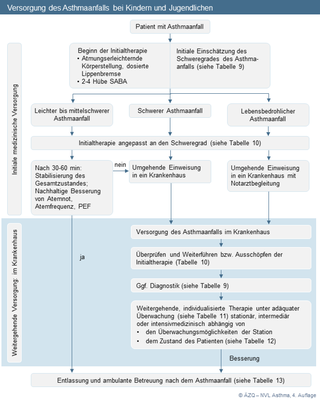
8-1 | Kinder und Jugendliche [Hintergrund und Evidenz] Bei Kindern und Jugendlichen mit einem Asthmaanfall soll gemäß Abbildung 9 vorgegangen werden. |
|
 Abbildung 9: Versorgung des Asthmaanfalls bei Kindern und Jugendlichen
Abbildung 9: Versorgung des Asthmaanfalls bei Kindern und Jugendlichen
(zum Vergrößern Abbildung bitte anklicken)
Diagnostik
 Tabelle 9: Graduierung des Asthmaanfalls
Tabelle 9: Graduierung des Asthmaanfalls
|
|
Leichter bis mittelschwerer Anfall |
Schwerer Anfall |
Lebensbedrohlicher Anfall |
|---|---|---|---|
|
Symptome |
Unvermögen einen längeren Satz während eines Atemzuges zu vollenden |
Erschöpfung, Konfusion |
|
|
Klinische Zeichen |
|||
|
Atemfrequenz
|
< 30/min |
> 5 Jahre: > 30/min 2-5 Jahre: > 40/min |
> 5 Jahre: > 30/min 2-5 Jahre: > 40/min Auch Bradypnoe oder Apnoe möglich |
|
Atemmuster
|
|
|
|
|
Apparative Zeichen |
|||
|
Blutdruck |
normoton |
hypoton |
|
|
PEF (wenn am Gerät geschult) |
< 80% und > 50% des persönlichen Bestwertes |
< 50% des persönlichen Bestwertes |
ggf. nicht messbar |
|
Pulsoxymetrie |
SaO2 ≥ 92% |
SaO2 < 92% Zyanose |
|
Initialtherapie
 Tabelle 10: Initialtherapie abhängig vom Schweregrad des Asthmaanfalls
Tabelle 10: Initialtherapie abhängig vom Schweregrad des Asthmaanfalls
|
|
Leichter bis mittelschwerer Anfall |
Schwerer Anfall |
Lebensbedrohlicher Anfall |
|
|---|---|---|---|---|
|
Sauerstoff |
In der Regel nicht erforderlich |
Zielsättigung: > 94% |
||
|
Selbsthilfetechniken |
Atmungserleichternde Körperstellungen, dosierte Lippenbremse anwenden |
|||
|
SABA inhalativ |
2-4 Hübe alle 10-20 Minuten |
2-4 Hübe alle 10-20 Minuten alternativ: Dauerverneblung des SABA mit Sauerstoff unter Kontrolle der Herzfrequenz |
||
|
Ipratropiumbromid inhalativ |
nicht anwenden |
2-4 Hübe alle 6-8 Stunden als Add-on zu SABA |
||
|
Prednisolon |
Wenn kein ausreichendes Ansprechen auf 2-4 Hübe SABA alle 10 Minuten zweimal in Folge: 1-2 mg/kg Körpergewicht Prednisolon oral oder i.v. |
Sofort, soweit möglich: |
||
Weitergehende Therapiemaßnahmen
 Tabelle 11: Weitergehende, individualisierte Therapie unter adäquater Überwachung
Tabelle 11: Weitergehende, individualisierte Therapie unter adäquater Überwachung
|
Weitergehende, individualisierte Therapie unter adäquater Überwachung |
|---|
|
Indikationen zur intensivmedizinischen Versorgung
 Tabelle 12: Indikationen zur intensivmedizinischen Versorgung
Tabelle 12: Indikationen zur intensivmedizinischen Versorgung
|
Indikation zur pädiatrischen-intensivmedizinischen* Überwachung und Therapie |
|---|
|
|
* Bei fehlender Verfügbarkeit einer pädiatrischen Intensivstation kann im individuellen Fall eine Intermediärstation genutzt werden, die hinsichtlich der Überwachung den Standard einer Intensivstation aufweist. Falls dies nicht möglich ist, soll eine Verlegung in eine entsprechende Fachklinik erfolgen. |
Evidenzlage der Therapie
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
8-2 | Kinder und Jugendliche [Hintergrund und Evidenz] Bei Kindern und Jugendlichen sollen ICS als Hochdosistherapie nicht zur Notfallbehandlung des Asthmaanfalls eingesetzt werden. |
|
|
8-3 | Kinder und Jugendliche [Hintergrund und Evidenz] Ohne hinreichende Belege für eine bakterielle Infektion sollen Antibiotika bei Kindern und Jugendlichen nicht bei der Behandlung des Asthmaanfalls eingesetzt werden. |
|
Betreuung nach einem Asthmaanfall
 Tabelle 13: Betreuung nach einem Asthmaanfall
Tabelle 13: Betreuung nach einem Asthmaanfall
|
Betreuung nach einem Asthmaanfall |
|---|
|