2 Diagnostik und Monitoring
Allgemeines
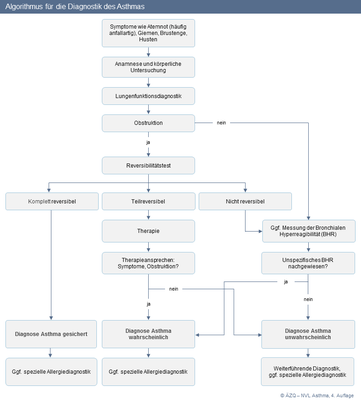
 Abbildung 1: Algorithmus für die Diagnostik des Asthmas
Abbildung 1: Algorithmus für die Diagnostik des Asthmas
[Hintergrund und Evidenz]
(zum Vergrößern Abbildung bitte anklicken)
Anamnese und Symptome
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
Bei Verdacht auf ein Asthma soll eine ausführliche Anamnese unter Berücksichtigung der in Tabelle 2 genannten Symptome, auslösenden Faktoren, Komorbiditäten und Risikofaktoren erhoben werden. |
|
 Tabelle 2: Asthmaspezifische Anamnese
Tabelle 2: Asthmaspezifische Anamnese
|
Symptome |
|
|---|---|
|
Auslösefaktoren |
|
|
Risikofaktoren |
|
|
Komorbiditäten |
|
Objektive Messungen zur Sicherung der Diagnose
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
Um die Diagnose eines Asthmas zu erhärten, soll eine variable, (partiell) reversible Atemwegsobstruktion durch eine Lungenfunktionsprüfung, typischerweise durch Spirometrie, nachgewiesen werden. |
|
|
Die Spirometrie mit Darstellung der vollständigen Fluss-Volumen-(FV)-Kurve soll die Basis der Funktionsdiagnostik sein. Da das Verfahren mitarbeitsabhängig ist, sollen ggf. zusätzlich weniger mitarbeitsabhängige Methoden herangezogen werden (z. B. Bodyplethysmographie). |
|
|
Bei der Spirometrie sollen die besten Werte aus mindestens drei reproduzierbaren Fluss-Volumen-Kurven verwendet werden. |
|
|
Bei Patienten mit nachgewiesener Atemwegsobstruktion soll zur Bestätigung der Diagnose zunächst ein Reversibilitätstest mit kurzwirkenden Beta-2-Sympathomimetika (SABA) durchgeführt werden. |
|
|
Zusätzlich kann ein Reversibilitätstest mit einem rasch wirksamen Anticholinergikum durchgeführt werden. |
|
|
Bei Patienten mit begründetem Verdacht auf ein Asthma kann zur Sicherung der Diagnose zeitlich begrenzt ein Therapieansprechen auf inhalative Corticosteroide (ICS) oder orale Corticosteroide (OCS) geprüft werden. |
|
|
Sofern die Lungenfunktion nicht eingeschränkt ist, aber die Anamnese für ein Asthma spricht, sollte die Diagnose durch den Nachweis einer unspezifischen bronchialen Hyperreagibilität erhärtet werden. |
|
|
Die Diagnose des Asthmas soll nicht ausschließlich durch Anwendung der Peak-Flow-Messung (PEF) gestellt werden. |
|
|
2-10 [Hintergrund und Evidenz] Der diagnostische Zusatznutzen von FeNO in der Primärdiagnostik ist Gegenstand aktueller Forschung. Konfirmatorische Studien liegen noch nicht vor. Das Vorliegen von hohen FeNO-Werten erhöht die Wahrscheinlichkeit für die Diagnose Asthma und für das Ansprechen auf ICS. Ein niedriger FeNO-Wert schließt die Diagnose Asthma nicht aus. |
Statement |
Weiterführende Diagnostik
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
2-11 [Hintergrund und Evidenz] Bei fehlendem Ansprechen auf die Therapie, häufigen Bronchialinfekten, Lungeninfiltraten oder bei schwerem Asthma sollte aus differentialdiagnostischen Gründen eine ergänzende Labordiagnostik erfolgen. |
|
Allergiediagnostik
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
2-12 [Hintergrund und Evidenz] Bei Patienten mit Verdacht auf allergisches Asthma (siehe Empfehlung 2-1) soll eine allergologische Stufendiagnostik durchgeführt werden. Diese besteht aus: 1. vertiefender Allergieanamnese einschließlich Berufsanamnese (ggf. Fragebogen); 2. Nachweis der allergenspezifischen, Immunglobulin E (IgE) vermittelten Sensibilisierung mittels:
|
|
Überprüfung der Diagnose
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
2-13 [Hintergrund und Evidenz] Im Zweifel soll die Diagnose Asthma überprüft bzw. in Frage gestellt werden, insbesondere:
|
|
Asthma-COPD-Overlap
 Tabelle 5: Abgrenzung von Asthma und COPD (modifiziert nach [12])
Tabelle 5: Abgrenzung von Asthma und COPD (modifiziert nach [12])
|
Typische Merkmale |
Asthma |
COPD |
|---|---|---|
|
Alter bei Erstdiagnose |
häufig: Kindheit, Jugend |
meist nicht vor der 6. Lebensdekade |
|
Tabakrauchen |
kein direkter Kausalzusammenhang; Verschlechterung durch Tabakrauch möglich |
typisch |
|
Hauptbeschwerden |
anfallartig auftretende Atemnot |
Atemnot bei Belastung |
|
Verlauf |
variabel, episodisch |
meist progredient |
|
Allergie |
häufig |
kein direkter Kausalzusammenhang |
|
Atemwegsobstruktion |
variabel, reversibel, oft aktuell nicht vorhanden |
immer nachweisbar |
|
FeNO |
oft erhöht |
normal bis niedrig |
|
Bluteosinophilie |
häufig erhöht |
meist normal |
|
Reversibilität der Obstruktion |
oft voll reversibel |
nie voll reversibel |
|
Bronchiale Hyperreagibilität |
meist vorhanden |
selten |
|
Ansprechen der Obstruktion auf Corticosteroide |
regelhaft vorhanden |
selten |
Klassifikation des Asthmas: Asthmakontrolle
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
2-14 [Hintergrund und Evidenz] Als Grundlage der Therapie(-anpassung) ist die Beurteilung der Asthmakontrolle maßgeblich. Sie beruht auf klinisch leicht zu erfassenden Parametern. Es werden drei Grade der Asthmakontrolle definiert:
(siehe Abbildung 2 und Abbildung 3) |
Statement |
|
2-15 [Hintergrund und Evidenz] Der Grad der Asthmakontrolle soll in regelmäßigen Abständen überprüft werden, um festzustellen, ob die Therapieziele erreicht werden und eine Anpassung der Therapie (Intensivierung/Reduktion) indiziert ist. |
|
 Abbildung 2: Grade der Asthmakontrolle | Erwachsene (modifiziert nach [9] und [12])
Abbildung 2: Grade der Asthmakontrolle | Erwachsene (modifiziert nach [9] und [12])
|
Grade der Asthmakontrolle | Erwachsene |
Gut kontrolliert |
Teilweise kontrolliert |
Unkontrolliert |
|
|---|---|---|---|---|
|
Symptomkontrolle |
Hatte der Patient in den letzten 4 Wochen: □ Häufiger als zweimal in der Woche tagsüber Symptome. □ Nächtliches Erwachen durch Asthma. □ Gebrauch von Bedarfsmedikation für Symptome1,2 häufiger als zweimal in der Woche. □ Aktivitätseinschränkung durch Asthma. |
Kein Kriterium erfüllt |
1-2 Kriterien erfüllt |
3-4 Kriterien erfüllt |
|
Beurteilung des Risikos für eine zukünftige Verschlechterung des Asthmas |
Erhebung von: - Lungenfunktion (Vorliegen einer Atemwegsobstruktion) - Anzahl stattgehabter Exazerbationen (keine / ≥1x im Jahr / in der aktuellen Woche) |
|||
|
1 Ausgeschlossen ist Bedarfsmedikation, die vor sportlicher Aktivität angewandt wurde (siehe Empfehlung 5-3) 2 Dieses Kriterium ist nicht bei Patienten in Stufe 2 anwendbar, die ausschließlich die Fixkombination (ICS niedrigdosiert + Formoterol) bedarfsorientiert anwenden: Es gilt als erfüllt, wenn die Fixkombination häufiger als viermal pro Woche angewandt wird oder die empfohlene Tageshöchstdosis des Formoterol überschritten wird. |
||||
 Abbildung 3: Grade der Asthmakontrolle | Kinder und Jugendliche(modifiziert nach [9] und [12])
Abbildung 3: Grade der Asthmakontrolle | Kinder und Jugendliche(modifiziert nach [9] und [12])
|
Grade der Asthmakontrolle | Kinder und Jugendliche |
Gut kontrolliert |
Teilweise kontrolliert |
Unkontrolliert |
|
|---|---|---|---|---|
|
Symptomkontrolle |
Hatte der Patient in den letzten 4 Wochen: □ Symptome tagsüber. □ Nächtliches Erwachen durch Asthma. □ Gebrauch von Bedarfsmedikation1. □ Aktivitätseinschränkung durch Asthma. |
Kein Kriterium erfüllt |
1-2 Kriterien erfüllt |
3-4 Kriterien erfüllt |
|
Beurteilung des Risikos für eine zukünftige Verschlechterung des Asthmas |
Erhebung von: - Lungenfunktion (Vorliegen einer Atemwegsobstruktion) - Anzahl stattgehabter Exazerbationen (keine / ≥1x im Jahr / in der aktuellen Woche) |
|||
|
1 Bei Patienten ab 12 Jahren, die in Stufe 2 ausschließlich die Fixkombination (ICS niedrigdosiert und Formoterol) bedarfsweise anwenden, ist das Kriterium nicht anwendbar: Bei gut kontrolliertem Asthma wird die Fixkombination nicht häufiger als zweimal pro Woche angewandt. |
||||
Monitoring
|
Empfehlungen/Statements |
Empfehlungsgrad |
|---|---|
|
2-16 [Hintergrund und Evidenz] Bei jeder Verlaufskontrolle sollen folgende Parameter erhoben werden:
|
|
|
2-17 [Hintergrund und Evidenz] Bei Patienten mit Asthma, die eine Unterweisung in ein geeignetes Gerät erhalten haben, kann die PEF-Messung für das Monitoring und zur Verbesserung der Selbsteinschätzung empfohlen werden. |
|
|
2-18 [Hintergrund und Evidenz] Das Monitoring mittels repetitiver FeNO-Messung kann bei Patienten mit häufigen Exazerbationen eingesetzt werden, um durch Therapieanpassung weitere Exazerbationen zu reduzieren. |
|